تعريف انسدال الحاجبين:
هو تدلي حاجب العين و الدهون المبطنة له بالإضافة إلى الجلد المحيط بالحاجب، غالبا ما يكون انسدال الحاجب في الجزء الجانبي ولكن ربما يشمل أيضا الجزء الأوسط والداخلي منه.
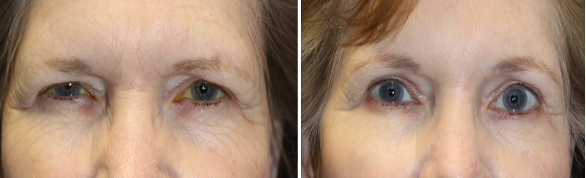
مريضة تعاني من انسدال الحاجبين قبل (الصورة اليسرى) و بعد العلاج الجراحي (الصورة اليمنى)
ما أسباب انسدال حاجب العين؟
- ترهل في جلد الجبهة وضعف دعم الحاجب من عضلات الوجه.
- ضعف عضلات الوجه بسبب شلل العصب السابع (شلل الوجه النصفي) في نفس الجهة أو بسبب مرض الوهن العضلي أو الضمور العضلي الوتري أو الضمور العضلي العيني.
- إصابات مباشرة في منطقة الحاجب.
- الانقباضات العضلية اللاإرادية حول محجر العين.
- وجود أورام في نفس منطقة الحاجب تؤدي إلى انسداله.
ما أعراض انسدال حاجب العين؟
- انتفاخ وثقل في الحاجبين.
- انسدال الحاجبين تحت عظم محجر العينين العلوي.
- صعوبة في الرؤية الطرفية العلوية و الجانبية .
- صعوبة في القراءة وقيادة السيارة في حالة انسدال الحاجبين الشديد.
- رؤية رموش جفون العينين أثناء القراءة بسبب انسدال الحاجبين عليها و دفعها للأسفل.
- رؤية ظل في الزوايا التي يترهل منها الحاجب.
- صداع في مقدمة الرأس نتيجة لاستخدام عضلات الجبهة لرفع الحاجب.
كيف يتم تشخيص انسدال حاجب العين؟
أ-التاريخ المرضي:
- انسدال الحاجبين الذي يختلف في شدته خلال اليوم أو يزداد مع الإجهاد ربما يشير إلى أنه ناتج بسبب مرض الوهن العضلي الوبيل.
- انسدال الحاجبين الذي يزداد بشكل بطيء خلال السنوات ربما يشير إلى مرض الضمور العضلي الوتري أو مرض الضمور العضلي العيني البلعومي خاصة مع وجود تاريخ مرضي إيجابي للعائلة لهذين المرضين.
- تاريخ وجود إصابات مباشرة.
- تاريخ مرضي بشلل الوجه النصفي (خلل في العصب السابع المغذي لعضلات الوجه) قد يؤدي إلى ضعف أو شلل في هذا العصب مما يؤدي إلى انسدال الحاجب أو الحاجبين.
- تاريخ مرضي يشمل أورام (حميدة وخبيثة) أو جلطات بالدماغ قد تؤدي إلى ضعف العصب السابع (العصب الوجهي) مما ينتج عنه انسدال الحاجب او الحاجبين.
ب- الفحص السريري:
يتم تشخيص انسدال الحاجبين داخل العيادة ويجب التفريق بين انسدال الحاجبين وبين الحالات المشابهة له مثل ارتخاء الجفون أو ارتخاء الجلد المحيط بالحاجبين.
الفحص السريري لانسدال الحاجبين يشمل فحص حدة النظر للعينين والضغط داخلهما والعصب السابع المغذي لعضلات الوجه والأعصاب الأخرى بنفس المنطقة وقياس ارتفاع الجفن العلوي وفحص الجلد في منطقة انسدال الحاجبين وكذلك تقييم منطقة الحاجبين في حالة احتاج المريض للتدخل الجراحي لتعديل انسدال الحاجبين.
الفحوصات الطبية اللازمة:
في بعض الحالات يفحص المجال البصري للمرضى الذين يعانون من انسدال الحاجبين لمعرفة مدى تأثيره على مجال الرؤية.
وفحص المجال البصري عبارة عن اختبار لمجال ولا يحتاج إلى أية احتياطات معينة باستثناء شرح طريقة الفحص للمريض و بعض المعايير اللازم توفرها قبل إجراء الفحص.
ما علاج انسدال حاجب العين؟
علاج انسدال الحاجبين جراحي فقط.
يتم التدخل الجراحي سواء تحت التخدير الموضعي أو الكامل حسب الطريقة المختارة للجراحة أو حسب تفضيل المريض لنوع التخدير أو حسب اعتبارات طبية معينة.
هنالك أكثر من طريقه للتدخل الجراحي تعتمد على تقييم منطقة انسدال الحاجبين وكذلك مستوى انسدال الحاجبين وعلى معايير أخرى تجميلية الهدف منها إخفاء أثر الشق الجراحي.
بعد مناقشة المريض عن الأسباب اللازمة للتدخل الجراحي و كذلك اختيار الطريقة الأنسب جراحيا وبعد ضمان فهمه للعملية الجراحية والتوقعات لها ؛ سيقوم الفريق الطبي بمناقشة بعض الأمور المهمة قبل العملية منها موضوع الأدوية المثبطة للصفائح الدموية أو التي تزيد من سيولة الدم إذا كان المريض يستخدمها.
بعض الأدوية المثبطة للصفائح الدموية كالأسبرين وكذلك الأدوية التي تزيد من سيوله الدم تُوقف قبل العملية بأيام محدده حسب إرشادات الفريق الطبي بمدة تتراوح من 7 إلى 14 يوم واستبدالها بأدوية أخرى مشابهة لها لا تتسبب في نزيف شديد.
الإجراء الجراحي لعلاج انسدال الحاجبين ينقسم إلى نوعين:
النوع الأول :يعتمد فقط على رفع المنطقة الجانبية من الحاجب المنسدل (المترهل) بشكل مباشر أو أحيانا بشكل غير مباشر من خلال قطع جراحي في حاجب العين العلوي (إجراء جراحي مزدوج لعلاج انسدال الحاجب وارتخاء الجفن العلوي في نفس الوقت).
النوع الثاني: يعتمد على رفع كامل للحاجب المنسدل يشمل الجزء الجانبي والأوسط من خلال طرق جراحية مختلفة (كالطريقة المباشرة أو من خلال رفع منطقة الجبهة والتي تشمل قطع جراحي في نصف الجبهة أو من على جانبي الجبهة أو عن طريق المنظار عن طريق عدة جروح ).
بعد التدخل الجراحي يجب الانتظام على تعليمات ما بعد العملية و التي تشمل عدم ملامسة أو عرك منطقة الجراحة والانتظام على العلاج الممنوح من قبل الطبيب وإبقاء الجرح نظيفا وكذلك مراجعة الطوارئ في حالة وجود نزيف.
مضاعفات التدخل الجراحي:
- نزيف من مكان التدخل الجراحي.
- عدوى ميكروبية في منطقة التدخل الجراحي.
- إحساس بتنميل أو وخز في منطقة العملية.
- إصابة العصب السابع بسبب التدخل الجراحي.
- عدم انتظام الحاجبين على مستوى واحد بعد العملية.
- انفتاح الجرح.
متابعة ما بعد العملية:
- يحتاج المريض لمراجعة العيادة بعد أسبوع من إجراء العملية لإزالة الخياطة ثم زيارة أخرى بعد 4-6 أسابيع لتقييم النتيجة.
- يمكن للمريض من استخدام الأدوية المثبطة للصفائح الدموية أو أدوية سيولة الدم بعد يوم من إجراء العملية.




